Какое средство от гайморита рекламируют по телевизору
Обновлено: 16.05.2024
Критериями эффективности лечения хронического синусита являются:
- Уменьшение воспаления носовых пазух
- Улучшение проходимости носовых ходов
- Снижение числа обострений синусита
- Устранение основной причины заболевания
Медикаментозное лечение. Врач может порекомендовать лечение, ослабляющее симптомы синусита. Например, такие препараты, как:
- Солевой спрей для носа. Который нужно впрыскивать в нос несколько раз в день, чтобы промыть носовые ходы.
- Кортикостероиды для носа. Эти спреи для носа могут предотвратить или устранить воспаление.
- Пероральные или инъекционные кортикостероиды. Эти препараты предназначены для уменьшения воспаления, вызванного тяжёлой формой синусита, особенно при наличии носовых полипов. Примеры препаратов - приднизолон и метилпреднизолон. При долговременном использовании оральных кортикострероидов могут возникнуть серьёзные побочные эффекты, поэтому их обычно принимают только для ослабления симптомов тяжёлых форм астмы.
- Противоотечные средства. Эти лекарственные средства отпускаются без рецепта, включая капли и спреи для носа. Применять их можно лишь несколько дней, иначе они могут усилить отечность слизистой или привести к состоянию известному, как "нос наркомана", когда требуется всё большая доза для снижения заложенности носа.
- Обезболивающие, опускаемые без рецепта. Например, аспирин, ацетаминофен (Тайленол и др.) и ибупрофен (Эдвил, Мотрин и др.). Не следует давать аспирин детям.
- Антибиотики. Иногда для лечения хронического синусита, вызванного бактериальной инфекцией необходимы антибиотики. Однако, антибиотиками нельзя вылечить небактериальный хронический синусит. Для лечения обострения хронического синусита, вызванного бактериальной инфекцией врач может назначить такие антибиотики, как: амоксициллин (Амоксил, Тримокс и др.), доксициклин (Дорикс, Монодокс и др.), макролиды (Клацид, Сумамед и др.) и комбинированный препарат триметоприм-сульфаметоксазол (Бактрим, Септра и др.). Если природа инфекции не определена или синусит повторяется, врач может выписать другой антибиотик. Если врач выписал вам антибиотики, нужно пройти полный курс лечения. Это означает, что необходимо принимать их от 10 до 14 дней, даже если состояние уже улучшилось. Если прежде времени прекратить приём антибиотиков, симптомы могут вернуться.
- Иммунотерапия. Если синусит сопровождается аллергией, можно попробовать аллерген-специфическую иммунотерапию, которая снизит реакцию организма на аллергены и поможет улучшить состояние.
Пункция гайморовой пазухи или лечение без прокола с использованием катетера ЯМИК. Принцип лечения с помощью синус катетера ЯМИК заключается в периодическом создании то отрицательного, то положительного давления в носовом ходу. Чередование отрицательного и положительного давления приводит к откачиванию и эвакуации гнойных накоплений из околоносовых пазух.
Хирургическое лечение
В случаях, если консервативное лечение не помогает, проводится эндоскопическое хирургическое вмешательство. Для осуществления этой процедуры врач использует эндоскоп (тонкая трубка с видекамерой и осветителем), чтобы осмотреть носовые ходы. Далее, в зависимости от природы препятствия, врач может различными инструментами удалить ткани или устранить полипы, блокирующие отхождение содержимого из околоносовых пазух.
Профилактика хронических синуситов
Избегайте инфекций верхних дыхательных путей. Минимизируйте контакты с людьми, болеющими простудой. Чаще мойте руки с мылом, особенно перед приёмом пищи.
При наличии, отслеживайте, управляйте своей аллергией.
Избегайте накуренных помещений и мест с загрязнённым воздухом. Табачный дым и другие загрязнители могут вызвать раздражение и воспаление в носовых ходах и легких.
Используйте увлажнители воздуха. Если воздух у вас дома сухой, например, у вас воздушное отопление, то использование увлажнителей поможет предотвратить появление синусита. Содержите прибор в чистоте и следите за тем, чтобы на нём не образовывалась плесень.
Более подробную информацию о лечении и профилактике хроническоого синусита вы можете получить у отоларингологов клиники "Здоровье 365" г. Екатеринбурга.
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
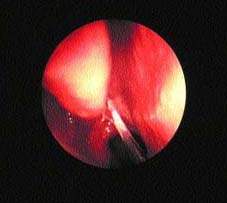 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
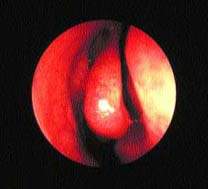 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
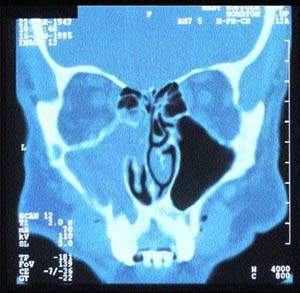 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
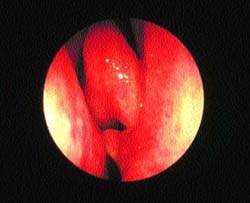 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Что такое гайморит
Гайморит – это воспаление в гайморовой пазухе, которая расположена выше верхней челюсти и связана с полостью носа.
Гайморит – один из видов синусита – воспаления придаточных пазух носа. Всего их четыре: решетчатая (около переносицы), верхнечелюстная (гайморова), фронтальная (лобная), клиновидная (за носом). Есть и другие вида синусита:
- Фронтит — воспаление лобной пазухи;
- Этмоидит — решетчатой;
- Сфеноидит — клиновидной.
Интересно! Дети болеют синуситами реже, чем взрослые. Причина – у них меньше развиты околоносовые пазухи, а фронтальная и клиновидная пазухи вообще формируются только после семи лет и в подростковом периоде.
Подробное описание и понимание гайморита появилось еще в XVII веке в работе немецкого врача Хаймара.
Хотите знать, что происходит при гайморите? Представьте нос центральным коридором, откуда есть вход в четыре комнаты-пазухи. В них может возникать беспорядок – будут поселяться и активно расти бактерии, начнет скапливаться слизь и отекать слизистая оболочка. Убрать сложно – густая слизь забила выход, освободить пазуху тяжело.
Характерные признаки гайморита:
- Заложенность носа, при которой дыхание не облегчается даже при помощи сосудосуживающих капель;
- Боль, чувство тяжести в щеках, около носа, которая может усиливаться при смене позы тела и отдающая зубы, виски;
- Головная боль;
- Отечность лица;
- Заложенность ушей;
- Нарушенное обоняние и неприятный привкус во рту;
- Слезотечение;
- Повышение температуры тела.
Воспаление чаще развивается в одной из пазух, хотя встречается с двусторонний гайморит.
Настоящие причины гайморита
В большинстве случаев, гайморит появляется как осложнение от ОРВИ или в результате развития бактериальной инфекции на фоне долгого насморка, простуды, кори, пневмонии и других заболеваний ЛОР-органов.
Но есть и другие причины.
ТОП-5 неожиданных причин гайморита:
- Пульпит, а точнее, инфекция в зубных каналах или попадание материала пломбы за пределы зубного корня – в гайморову пазуху;
- Аденоиды и полипы в носоглотке мешают свободному оттоку слизи, что приводит к ее застою и воспалению;
- Врожденное искривление носовой перегородки или приобретенное из-за травм;
- Злоупотребление сосудосуживающими каплями – при их применении дольше 5-7 дней возникает медицинский ринит – нарушение кровообращения, отек и ухудшение проходимости проходов;
- Аллергия – насморк, а иногда и синусит, – частые проявления аллергии.
Разобраться в причине гайморита очень важно – без этого невозможно назначить правильное лечение. Так, если противовирусные препараты или антибиотики не помогут избавить от гайморита из-за искривленной перегородки или аллергии, а попытка облегчить дыхание каплями при гайморите на фоне злоупотребления ими еще больше ухудшит ситуацию.
Лечим гайморит
Отоларингологи не устают повторять, что даже с простым насморком лучше обратиться к врачу . При подозрении на гайморит – это просто обязательно! Нужно разобраться в причине и только тогда назначать лечение.
При вирусном гайморите лечение симптоматическое – жаропонижающие и другие препараты. Из общих рекомендаций – больше отдыхать, пить много жидкости, повышать уровень влажности в комнате. О более конкретных средствах терапии расскажет врач.
При бактериальном гайморите нужны антибиотики, а аллергический гайморит лечится уменьшением контакта с аллергеном (определяется по анализам) и антигистаминными средствами.
Из современных методов лечения может применяться лазеротерапия, ультразвук, СВЧ.
Независимо от причины облегчить состояние помогут физиопроцедуры. Одна из таких – промывание носа соленой водой. Это одна из главных рекомендаций в лечении от известной клиники Майо (США). Они даже сняли видеоролик, где рассказывают, как это делать дома. Но даже такая, на первый взгляд, безвредная процедура, как промывание носа, имеет противопоказания: склонность к отитам (или отит на момент лечения), частые носовые кровотечения, новообразования в носу, сильная заложенность носа.
Гайморит опасен осложнениями: гнойным воспалением и менингитом, распространением воспаления на сердечную мышцу, почки и другие органы. В отличие от насморка, он не пройдет самостоятельно, а перейдет в хроническую форму, которая будет активизироваться при любом сезонном ослаблении иммунитета.
Проконсультируйтесь с отоларингологом , чтобы избежать осложнений и восстановить нормальное носовое дыхание.

Показания к применению Кромогексал спрей назальный 2.8 мг/доза 85 доз 15 мл
Профилактика и лечение: поллиноз; аллергический ринит (в том числе, сезонный и/или круглогодичный).
Фармакотерапевтическая группа
Противоаллергическое средство - стабилизатор мембран тучных клеток.
Фармакологическое свойство
Противоаллергическое средство, оказывает мембраностабилизирующее действие, блокирует поступление ионов кальция в тучную клетку, предотвращая ее дегрануляцию и высвобождение гистамина, брадикинина, простагландинов, лейкотриенов (в том числе медленно реагирующей субстанции) и других биологически активных веществ. Препарат наиболее эффективен в качестве средства профилактики. Заметный клинический эффект наступает через несколько дней или недель приема.
Противопоказания
Повышенная чувствительность к кромоглициевой кислоте или к любому другому компоненту препарата; детский возраст до 5 лет; беременность; период лактации. С осторожностью: у пациентов с почечной и/или печеночной недостаточностью; у пациентов с полипами носовой полости.
Применение
Интраназально. Взрослым и детям старше 5 лет рекомендуется вводить в каждый носовой ход по 1 дозе (одно нажатие) (2,8 мг кромоглициевой кислоты) 4 раза в день (всего 11,2 мг кромоглициевой кислоты). При необходимости можно применять по 1 дозе максимально до 6 раз (максимально ? 16,8 мг) в день в каждый носовой ход. После достижения терапевтического эффекта частоту применения препарата можно уменьшить и использовать Кромогексал только при контакте с аллергенами (домашняя пыль, споры грибов, пыльца). Курс лечения ? 4 недели. Отмену следует производить постепенно в течение 1 недели. Перед первым применением препарата следует снять защитный колпачок и 3-4 раза нажать на распылитель для достижения равномерного дозирования препарата. Перед применением препарата следует очистить носовые ходы, насадку-распылитель аккуратно ввести в носовой ход и, делая вдох через нос, нажать до упора на распылитель. После применения препарата насадку-распылитель следует вытереть сухой чистой тканью и закрыть защитным колпачком. Длительность курса лечения и дозы препарата определяет лечащий врач индивидуально для каждого пациента.
Побочные действия
Со стороны дыхательной системы: редко: раздражение или жжение слизистой оболочки полости носа, частое чиханье, кашель, ринорея, носовые кровотечения. Аллергические реакции: очень редко: крапивница, зуд кожи, кожная сыпь, отечность лица, губ или век, затрудненное дыхание, затрудненное глотание. Прочие: очень редко: неприятные вкусовые ощущения, головная боль.
Условия хранения
В защищенном от света месте при температуре не выше 25°С. Хранить в недоступном для детей месте.
Читайте также:

